Qué es:
La hidradenitis supurativa es la inflamación crónica de la piel que surge en las glándulas sudoríparas apócrinas, que son las glándulas que producen sudor, causando síntomas como bultos o nódulos dolorosos debajo de la piel o abscesos que pueden romperse y liberar pus, dejando cicatrices en la piel cuando desaparecen.
La hidradenitis supurativa, también llamada hidrosadenitis supurativa o acné inverso, es más común que surja en las axilas, ingles, ano o glúteos, por ejemplo, que son regiones del cuerpo que normalmente son húmedas y producen mucho sudor.
Es importante consultar a un dermatólogo siempre que surjan síntomas de hidradenitis supurativa, para que sea diagnosticada y, de esta forma, se inicie el tratamiento más adecuado, que puede incluir el uso de antiinflamatorios, antibióticos o corticoides, e incluso, en casos más severos, cirugía.
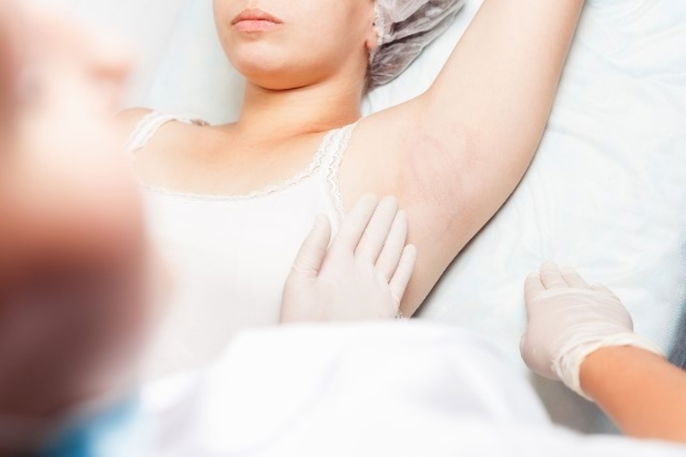
Principales síntomas
Los principales síntomas de hidradenitis supurativa son:
- Sensación de quemazón o ardor en la piel;
- Comezón en la zona afectada;
- Exceso de sudoración en la zona;
- Bultos o nódulos profundos, firmes y dolorosos en la piel;
- Bultos en la piel que miden alrededor de 0,5 a 2 cm y duran de días a meses;
- Abscesos con pus;
- Enrojecimiento intenso en la zona afectada;
- Formación de canales por debajo de los bultos;
- Cicatrices o placas fibróticas en la piel.
Los nódulos causados por la hidradenitis supurativa pueden disminuir de forma espontánea o reventar, liberando pus con mal olor antes de que la piel cicatrice. En algunas personas, después de unas semanas o meses, los nódulos vuelven a aparecer, generalmente en la misma zona afectada anteriormente.
En los casos en que aparecen diversos nódulos o cuando estos son constantes y demoran en cicatrizar, las heridas pueden aumentar y formar abscesos o úlceras, siendo más difíciles de tratar, por lo que es necesario recurrir a la cirugía.
Generalmente, las personas con hidradenitis supurativa pueden creer que tienen forúnculos, pero las características de estas enfermedades son diferentes, ya que en la hidradenitis los nódulos dejan cicatrices en la piel, lo cual no sucede con los forúnculos. Vea cómo identificar y tratar los forúnculos.
¿Cuáles son las regiones más afectadas?
Las regiones del cuerpo más afectadas por la hidradenitis supurativa son la ingle, el periné, el ano, las nalgas y las axilas, sin embargo, esta enfermedad también puede aparecer en medio de los senos, parte interna de los muslos, nuca y cintura. Conozca otras causas de la aparición de bolitas en las axilas.
Cómo se confirma el diagnóstico
El diagnóstico de la hidradenitis supurativa es clínico y debe ser realizado por un dermatólogo a través de la evaluación de los síntomas, antecedentes de salud, examen físico, evaluando las características de la piel afectada.
Generalmente, no son necesarios exámenes adicionales para confirmar el diagnóstico, sin embargo, en caso de hidradenitis supurativa grave o cuando hay duda diagnóstica, el médico puede solicitar una biopsia de piel para descartar el cáncer de células escamosas de la piel.
Posibles causas
La hidradenitis supurativa es causada por una inflamación de las glándulas apócrina que producen sudor, debido a una obstrucción en el folículo piloso, alteraciones en la microbiota de la piel o liberación de sustancias inflamatorias, como citocinas.
Algunos factores pueden aumentar el riesgo de desarrollo de hidradenitis supurativa, como:
- Antecedente familiar de hidradenitis supurativa;
- Obesidad o sobrepeso;
- Resistencia a la insulina;
- Alteraciones hormonales de estrógeno o andrógenos;
- Hábito de fumar.
Además, la hidradenitis supurativa es más común en mujeres que en hombres debido a las alteraciones hormonales entre la pubertad y la menopausia.
Cómo se realiza el tratamiento
El tratamiento de la hidradenitis supurativa debe estar orientado por un dermatólogo, con el objetivo de aliviar los síntomas y evitar que los nódulos empeoren o reaparezcan.
Los principales tratamientos para la hidradenitis supurativa que pueden ser indicados por el médico son:
- Antiinflamatorios no esteroideos, como paracetamol, para aliviar el dolor y el malestar;
- Antibióticos, como la clindamicina en pomada para aplicar en la zona afectada, o comprimidos para tomar por vía oral;
- Inyección de corticoides directamente en los nódulos para reducir la inflamación en los períodos de crisis o utilizados en forma de comprimidos para intentar evitar o retrasar las crisis.
- Terapia hormonal antiandrogénica, como el acetato de ciproterona, anticonceptivos orales, espironolactona o finasteride;
- Inmunomoduladores, como adalimumab, para reducir la respuesta inmune, disminuyendo las posibilidades de desarrollar nuevos nódulos inflamados;
- Anticonvulsivos, como la gabapentina o pregabalina, para aliviar el dolor crónico.
Además, en casos más graves, puede ser necesario realizar una cirugía para eliminar la zona de la piel afectada con algunas glándulas defectuosas.
Otros tratamientos que pueden ser recomendados por el médico para ayudar a disminuir la inflamación de la piel afectada es el tratamiento con láser o terapia de luz pulsada.
Algunos cuidados generales también pueden ser realizados durante el tratamiento en todos los casos, como mantener una higiene adecuada de la zona, evitar el uso de ropa apretada y aplicar compresas humedad sobre las heridas.






























