Necrólise epidérmica sistêmica (NET) é uma doença de pele rara e grave caracterizada pela presença de lesões em todo corpo que podem colocar a vida em risco, sendo causadas principalmente pelo uso de medicamentos, mas também pode ser resultado de infecções.
A NET é uma forma grave da síndrome de Stevens-Johnson, que é muito dolorosa e pode ser fatal, por isso, é importante consultar o dermatologista assim que surgirem os primeiros sintomas, para confirmar o diagnóstico e iniciar o tratamento imediatamente.
Leia também: Síndrome de Stevens-Johnson: o que é, sintomas, causas e tratamento tuasaude.com/sindrome-de-stevens-johnsonO tratamento é realizado no hospital, na UTI, e é feito com o objetivo de aliviar a dor, promover a cicatrização das feridas e aumentar a hidratação do corpo. A recuperação pode levar semanas ou até meses e, se tiver sido causada pelo uso de medicamentos, deve-se interromper seu uso imediatamente.
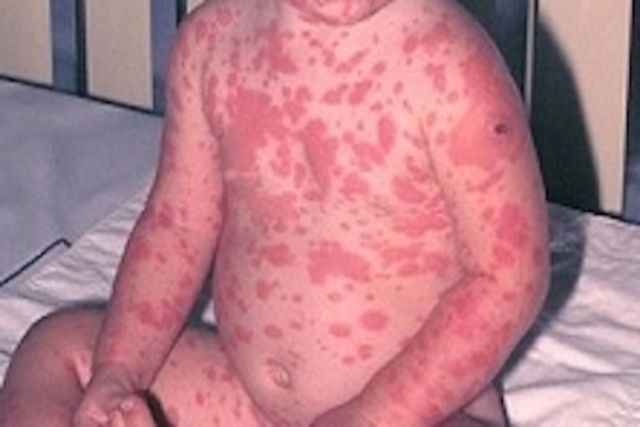
Sintomas da NET
Os primeiros sintomas da necrólise epidérmica tóxica geralmente são parecidos com o da gripe, surgindo mal-estar, febre alta, tosse e dor nas articulações.
Esses sintomas, porém, desaparecem depois de 2 a 3 dias e são seguidos de sintomas, como:
- Dor generalizada na pele;
- Erupções na pele, que se espalha e cobre mais de 30% do corpo;
- Surgimento de bolhas;
- Descamação da pele;
- Inchaço dos olhos;
- Úlceras na boca, garganta, ânus ou vagina.
As lesões da necrólise epidérmica tóxica acontecem em praticamente todo o corpo, cobrindo 30% da superfície corporal, diferentemente da Síndrome de Stevens-Johnson, que apesar de possuir os mesmos sintomas, as lesões são mais concentradas no tronco, rosto e tórax.
É importante ir imediatamente ao hospital caso surjam sintomas da necrólise epidérmica tóxica para que seja diagnostica e iniciado o tratamento o mais rápido possível, para evitar complicações que podem colocar a vida em risco.
Como confirmar o diagnóstico
O diagnóstico da necrólise epidérmica tóxica é feito pelo dermatologista ou clínico geral através da avaliação dos sintomas e características das lesões na pele e mucosas, além da rapidez com que evoluem e extensão da pele afetada.
Além disso, o médico deve avaliar o histórico de saúde, tratamentos recentes e o uso de medicamentos.
Para confirmar o diagnóstico o médico normalmente solicita biópsia de pele, além de hemograma, exames microbiológicos de sangue, urina e secreção de ferida, para verificar se há alguma infecção, e a dosagem de alguns fatores responsáveis pela resposta imunológica.
Possíveis causas
A necrólise epidérmica tóxica é causada principalmente por uma reação cutânea ao uso de medicamentos, podendo levar de 1 a 4 semanas para surgirem os sintomas após o início do uso dos remédios.
Os principais medicamentos que podem desencadear a necrólise epidérmica tóxica são:
- Anti-inflamatórios não esteroides, como piroxicam ou oxibutazona;
- Antibióticos, como penicilinas, sulfonamidas, quinolonas ou cloranfenicol;
- Antiepiléticos, como carbamazepina, ácido valproico, fenitoína ou lamotrigina;
- Antivirais, como abacavir ou oseltamivir;
- Antigotosos, como alopurinol;
- Vacinas, como a vacina meningocócica.
Além disso, pessoas que possuem doenças autoimunes, como o lúpus eritematoso sistêmico, ou possuem o sistema imunológico comprometido, como por exemplo na HIV, possuem mais chance de ter as lesões de pele características da necrólise.
A necrólise epidérmica tóxica também poder ser causada por infecções por vírus, fungos, protozoários ou bactérias e presença de tumores.
Essa doença também pode ser influenciada pela idade avançada e fatores genéticos.
Como é feito o tratamento
O tratamento da necrólise epidérmica tóxica é feito no hospital na Unidade de Terapia Intensiva (UTI) de queimados e consiste na interrupção do medicamento que causou os sintomas, já que normalmente a NET é resultado de reações adversas a determinados medicamentos.
1. Reposição de líquidos
A reposição de líquidos e eletrólitos por meio de injeção de soro na veia é feita para evitar ou tratar a desidratação uma vez que às lesões extensas de pele podem promover a perda de fluidos corporais.
2. Cuidados com a pele
Também são realizados cuidados diários das lesões por um enfermeiro para evitar infecções de pele ou generalizadas, que podem ser bastante sérias e comprometer ainda mais a saúde.
Para diminuir o desconforto causado pelas lesões também podem ser feitas compressas de água fria ou uso de cremes neutros que promovam a hidratação da pele.
3. Alimentação
Quando as lesões atingem a mucosa, a alimentação pode se tornar difícil para a pessoa e, por isso, os alimentos podem ser administrados por uma sonda nasoentérica (nutrição enteral) ou administrados por via endovenosa (nutrição parenteral) até que as mucosas estejam recuperadas.
Leia também: Nutrição parenteral: o que é, para que serve e como administrar tuasaude.com/nutricao-parenteral4. Uso de remédios
O médico também pode recomendar o uso de antialérgicos, corticoides, imunossupressores, imunoglobulinas ou antibióticos, por exemplo, caso a NET seja causada por bactérias ou caso o paciente tenha adquirido uma infecção como consequência da doença e que possa piorar o quadro clínico.
5. Plasmaférese
Em alguns casos, o médico pode indicar a plasmaférese, um procedimento no qual o sangue é removido e o plasma é separado do sangue e descartado, para remover determinadas substâncias nocivas do sangue, possivelmente incluindo medicamentos e anticorpos, que podem estar causando a síndrome. Saiba mais sobre como a plasmaférese é realizada.
































